3回目の新型コロナワクチンの接種を進めています。
 ワクチンの予約は、接種券がお手元に届き次第可能となります。
ワクチンの予約は、接種券がお手元に届き次第可能となります。
当院の現時点での予約状況ですが、既に4月10日まで枠が埋まっております。
早めにワクチン接種をご希望の方は、鹿児島市新型コロナワクチンコールセンターを介して他施設での接種予約を検討してください。
ワクチン配分量については、当初、4月は3月の3分の1に減るという計画でした。
しかし、3月と同じ数の配分が決まりました。
あっという間に4月の枠が埋まってしまう事態は避けられそうです。
《 お願い 》ワクチン接種には肩を出しやすい服装で来院して頂くよう予約時にお伝えしております。
寒さ厳しい季節ではありますが、スムーズな接種が出来るようにご協力をお願いいたします。
 ワクチンの予約は、接種券がお手元に届き次第可能となります。
ワクチンの予約は、接種券がお手元に届き次第可能となります。当院の現時点での予約状況ですが、既に4月10日まで枠が埋まっております。
早めにワクチン接種をご希望の方は、鹿児島市新型コロナワクチンコールセンターを介して他施設での接種予約を検討してください。
ワクチン配分量については、当初、4月は3月の3分の1に減るという計画でした。
しかし、3月と同じ数の配分が決まりました。
あっという間に4月の枠が埋まってしまう事態は避けられそうです。
《 お願い 》ワクチン接種には肩を出しやすい服装で来院して頂くよう予約時にお伝えしております。
寒さ厳しい季節ではありますが、スムーズな接種が出来るようにご協力をお願いいたします。

 先日、鹿児島市が鴨池の中央保健センターに設置している集団接種会場に出向してきました。
先日、鹿児島市が鴨池の中央保健センターに設置している集団接種会場に出向してきました。 その他、2020年はがん検診でも受診者が減った結果、がん未発見数が2000を超えた可能性も指摘されています。
その他、2020年はがん検診でも受診者が減った結果、がん未発見数が2000を超えた可能性も指摘されています。 2月4日の夜になって、3月7日から4月4日までのワクチン配分量を増やすという連絡を受けました。
2月4日の夜になって、3月7日から4月4日までのワクチン配分量を増やすという連絡を受けました。 本日、3月7日以降のワクチン配分量の目安が示され、3月・4月はファイザー製ワクチン数が大幅に減ることがわかりました。
本日、3月7日以降のワクチン配分量の目安が示され、3月・4月はファイザー製ワクチン数が大幅に減ることがわかりました。 「
「
 さて、今回の3回目の予防接種にあたって国が用意したワクチン、数は十分にあるものの、ファイザー製がおおよそ55%、モデルナ製が45%の比率になっているようです。
さて、今回の3回目の予防接種にあたって国が用意したワクチン、数は十分にあるものの、ファイザー製がおおよそ55%、モデルナ製が45%の比率になっているようです。
 事の発端は、水虫治療薬に睡眠導入剤の成分が混入や不正な医薬品検査が発覚し、メーカーの業務停止が続いたこと。
事の発端は、水虫治療薬に睡眠導入剤の成分が混入や不正な医薬品検査が発覚し、メーカーの業務停止が続いたこと。 トウガラシを口に入れてもすぐには辛さを感じませんが、なぜでしょう。
トウガラシを口に入れてもすぐには辛さを感じませんが、なぜでしょう。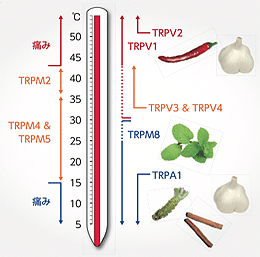 TRPV1 を含むTRPチャネルについて簡単に触れておきましょう。
TRPV1 を含むTRPチャネルについて簡単に触れておきましょう。 鹿児島県でも8月17日以降本日まで5日連続して200例を超える新規感染者数が報告されています。
鹿児島県でも8月17日以降本日まで5日連続して200例を超える新規感染者数が報告されています。
 東京五輪は、コンセプトの一つとして「多様性と調和」を掲げています。
東京五輪は、コンセプトの一つとして「多様性と調和」を掲げています。 その最大の原因は、ユニフォームの青地と背番号の赤の明度差があまりないことにあります。
その最大の原因は、ユニフォームの青地と背番号の赤の明度差があまりないことにあります。